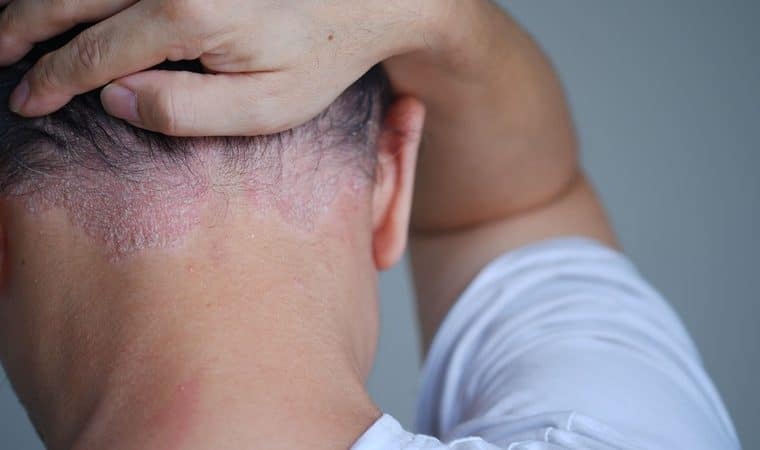
La psoriasi del cuoio capelluto è una forma frequente di psoriasi che interessa la pelle sotto i capelli. Può comparire da sola oppure insieme a lesioni in altre parti del corpo. Non è un problema di igiene e non è contagiosa. È una malattia infiammatoria cronica legata a un’alterazione del sistema immunitario che accelera il ricambio delle cellule cutanee.
Quando questo processo si altera, la pelle produce cellule troppo velocemente. Il risultato è un accumulo superficiale che forma placche ispessite e desquamazione evidente.
Cosa tratteremo
Come si riconosce la psoriasi del cuoio capelluto
Il segno più tipico è la presenza di chiazze arrossate coperte da squame bianche o argentate. Possono comparire in punti localizzati – spesso sulla nuca o dietro le orecchie – oppure diffondersi in modo più esteso.
Il prurito è frequente, ma non sempre intenso. In alcuni casi la pelle appare solo ispessita e secca, in altri può essere irritata e sensibile al tatto. Se si gratta in modo insistente, si possono creare piccole lesioni superficiali.
Molti la scambiano per una forma severa di forfora, ma la differenza sta nella consistenza delle squame: nella psoriasi sono più compatte e aderenti, e sotto si nota una base arrossata.
Inoltre, sebbene la psoriasi del cuoio capelluto non provochi calvizie permanente, nei periodi di infiammazione attiva può verificarsi una perdita temporanea di capelli, legata soprattutto al grattamento o allo stress della pelle.
Perché compare
La psoriasi ha una componente genetica. Chi ha familiari con la stessa malattia presenta una probabilità maggiore di svilupparla. Questo non significa che si manifesterà necessariamente, ma che esiste una predisposizione.
Accanto alla base genetica intervengono fattori che possono favorire la comparsa o riattivare la malattia. Tra questi rientrano periodi di stress intenso, infezioni, variazioni climatiche (soprattutto freddo e aria secca), traumi della pelle e alcuni farmaci.
Anche trattamenti aggressivi per i capelli, come colorazioni frequenti o prodotti molto irritanti, possono peggiorare una situazione già predisposta.
Differenza rispetto alla dermatite seborroica
La dermatite seborroica è la condizione con cui viene più spesso confusa. Nella dermatite le squame sono più sottili, giallastre e meno aderenti. L’arrossamento è generalmente meno definito.
Nella psoriasi le placche sono più delimitate e lo strato cutaneo appare più ispessito. In caso di dubbio è opportuno un controllo dermatologico, perché le terapie sono differenti.
Come si tratta la psoriasi del cuoio capelluto
Non esiste una cura definitiva, ma esistono trattamenti efficaci per controllare i sintomi.
Nelle forme leggere si utilizzano prodotti topici, come lozioni o schiume con corticosteroidi o derivati della vitamina D, che riducono l’infiammazione e rallentano la proliferazione cellulare.
Per favorire il distacco delle squame possono essere prescritti shampoo specifici che ammorbidiscono lo strato ispessito. È importante seguire le indicazioni mediche sui tempi e sulle modalità di utilizzo.
Quando la psoriasi è estesa o non risponde ai trattamenti locali, il dermatologo può valutare terapie sistemiche o farmaci biologici, che agiscono sui meccanismi immunitari responsabili dell’infiammazione.
Gestione nel tempo
La psoriasi del cuoio capelluto tende ad alternare fasi di miglioramento e riacutizzazioni. La gestione costante è fondamentale. Utilizzare detergenti delicati, evitare sfregamenti intensi e non interrompere le terapie bruscamente aiuta a mantenere la situazione sotto controllo.
Anche lo stress può influire sull’andamento della malattia, quindi prendersi cura dell’equilibrio psicofisico è parte della gestione complessiva.
Quando rivolgersi al medico
Se la desquamazione è persistente, il prurito interferisce con la vita quotidiana o le lesioni si estendono oltre il cuoio capelluto, è opportuno consultare uno specialista. Una diagnosi corretta permette di impostare il trattamento più adatto e ridurre il rischio di peggioramenti.
La psoriasi del cuoio capelluto è una condizione cronica ma controllabile. Con una terapia adeguata e un monitoraggio regolare è possibile ridurre infiammazione e desquamazione, migliorando comfort e qualità della vita.